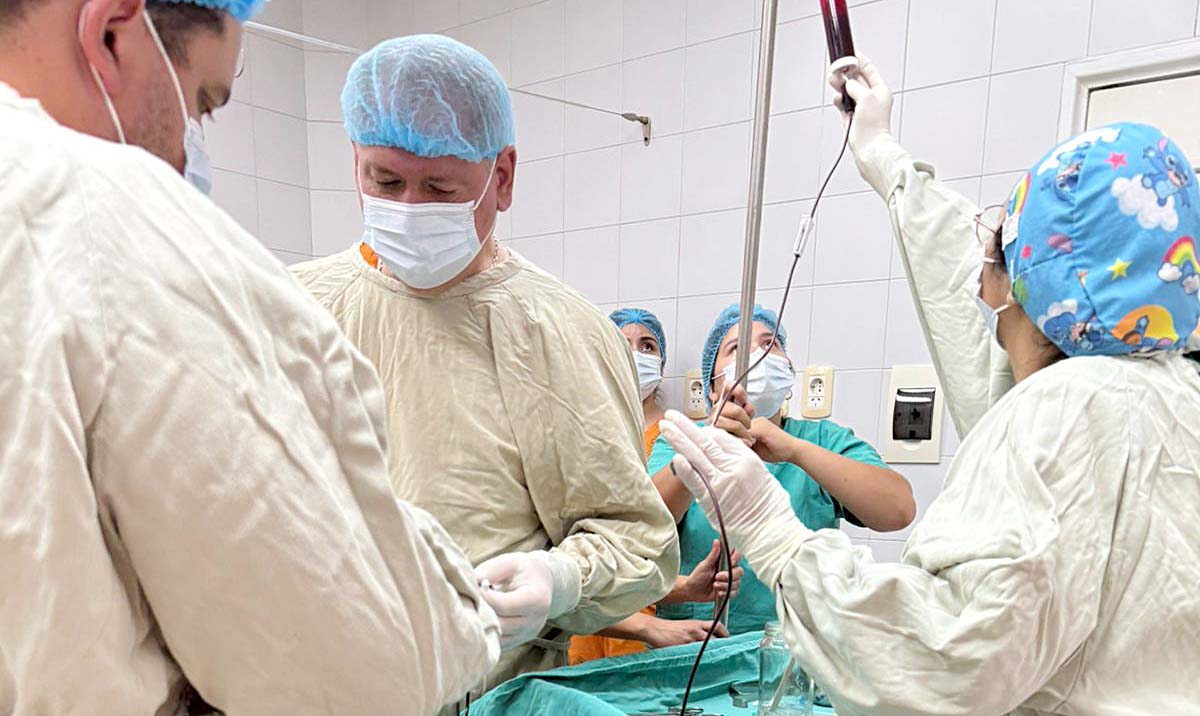
Esta alternativa, que se realiza solo en Buenos Aires, Córdoba y Tucumán, forma parte de las acciones que lleva adelante el Ministerio de Salud Pública a cargo del doctor Luis Medina Ruiz.
Al respecto, el doctor Guillermo Wilson Ravenau, jefe del servicio de ecografía de la Maternidad indicó: “Son procedimientos que la verdad se hacen en pocos lugares del país, Córdoba, Buenos Aires y Tucumán. Lo hacemos específicamente en pacientes RH negativo y que han desarrollado un anticuerpo contra un factor positivo. Por ejemplo, en este caso, sería de la embarazada, el feto es positivo, entonces ella desarrolla un anticuerpo contra ese factor positivo. Le produce una anemia porque va destruyendo los glóbulos rojos positivos. Justamente entonces, lo que hay que hacer es reponer la sangre para revertir la enfermedad que puede llegar a ser muy grave. Se produce generalmente en la segunda gestación, no en la primera, es altamente letal y solamente cabe una zona terapéutica que es la transfusión fetal intraútero”.
En tanto, el profesional explicó: “Hemos transfundido al niño, para sacarlo del pozo anémico en el que estaba. Tuvimos que hacer un par de procedimientos y está pendiente un tercero, para poder abatir la situación. El procedimiento es simple y complejo a la vez. La parte simple es la función, me guío, pulso, canalizo el cordón umbilical. Y la parte más complicada es todo lo que viene después, porque aquí se involucra no solo el servicio de ecografía, sino por ejemplo el de hematología, que preparan la sangre”.
En otro tramo de la entrevista, el doctor Ravenau comentó: “La sangre tiene que ser de una persona no sensibilizada, no gestante y se la prepara, se filtra, se quitan todas las plaquetas y se la irradia. Medicina nuclear hace la irradiación del material, para que no sea nocivo para el feto y tiene que ser RH negativo, o sea contrario a lo que el feto es. Y esa es la que se transfunde”.
“Una vez que nosotros hemos canalizado el cordón umbilical, que se va a subir bajo vía ecográfica en quirófano, la técnica requiere mucho entrenamiento, no es fácil, porque primero tenemos que dormir al feto. Hacemos la inyección intramuscular con un preparado especial que se llama vecuronio, fentanilo y atropina. Esa es una dosis, se calcula, con la participación del servicio de anestesia. Colocamos la dosis justa, para que el niño se duerma y se quede quietito, porque no se puede mover y cuando canalizamos el cordón ya que podemos lacerarlo y provocarle la muerte”, relató.
“Posteriormente, tomamos una muestra, mandamos al laboratorio para que nos confirme el grupo sanguíneo y el hematocrito, o la hemoglobina, para ver cuán anímico está o no. En base a eso, tenemos otros dos ayudantes que cada uno hace los cálculos por separado, para ver si coinciden. Calculan en base a los centígrados que lleva la bolsa a transfundir, más los glóbulos rojos que lleva el feto, se hace un cálculo del volumen, todos ellos hacen a la vez, mientras que yo voy canalizando, mando al laboratorio, hay dos chicos que están con el programa abierto, un asistente que corre al laboratorio, me trae automáticamente la concentración de sangre del feto, mientras tanto voy transfundiendo de a poco, ambos chicos hacen los cálculos matemáticos en mi programa especial y tienen que coincidir. Y empezamos a transfundirlo. Inmediatamente, antes de sacar la aguja, limpiamos con fisiológica y tomamos otra muestra para ver el hematocrito o la constelación de sangre post procedimiento”, relató.
Mientras tanto, aseguró: “Es una técnica que es bastante sofisticada por la cantidad de servicios que involucra. La verdad, que, sin el servicio de hematología, de anestesia y sin la colaboración de los residentes, que están haciendo los cálculos, no haría nada. Hay que entrenarlos, brindarles indicaciones sobre la tarea a concretar, porque no podemos estar dos horas con el cordón pinchado, eso tiene que ser ágil y rápido”.
“La verdad que el paciente ha mejorado muchísimo y ahora estamos pendientes de si hacemos una tercera o lo sacamos. Cabe aclarar, que este tratamiento no es curativo, es paliativo para hacer que el niño nazca y le dé la oportunidad al servicio de neonatología a trabajar su bebé, porque después sigue la segunda fase postnatal. Tienen que examinarlo, cambiar la sangre. Comenzamos en la semana 28 y estamos pendientes del resultado de cómo será la ecografía ahora, y decidiremos si se requiere hacer otro tratamiento o el que seguirá post-natal”, manifestó.
El doctor Guillermo Wilson Ravenau destacó: “Este procedimiento lo realizamos en este embarazo, un poquito grande, porque estaba hidrópico o edematoso, por lo que queríamos quitarle el edema, para que el manejo posterior neonatal sea más sencillo. Claro, que el edema generalizado, que se llama Hidrox, tiene una letalidad importante en los primeros días postnatales. Entonces, la idea es sacarlo de ese problema y dejarlo en mejores condiciones para que el neonatólogo trabaje más tranquilo, no tan presionado. Habitualmente, lo hacemos en edades gestacionales más tempranas, con 22 a 25 semanas de gestación. Pero bueno, esta paciente apareció recién a esta altura del embarazo y con esta situación, que ha sido bastante angustiante, ya muy avanzado todo el proceso, pero lo pudimos revertir, gracias al apoyo del jefe del servicio de Medicina Fetal, doctor Juan Sebastián Pappalardo, que me ayudó en el procedimiento; los servicios de hematología, de anestesia y los residentes, que fueron fundamentales y tienen un peso muy importante en el procedimiento”.